Amsterdam / Stadsarchief Amsterdam
In de negentiende eeuw behoorden infecties van de luchtwegen tot de belangrijkste ‘killers’ van de Amsterdamse bevolking. Bijna de helft van alle volwassenen overleed aan longaandoeningen zoals bronchitis, pneumonie, influenza en tuberculose. Opvallend is dat het totale aantal sterfgevallen in de winter steevast hoger lag dan in andere seizoenen. Kan deze winterpiek worden verklaard door luchtweginfecties? En waren die even dodelijk voor iedereen? In deze blog onderzoeken we hoe sterfte door longaandoeningen verschilde naar jaargetijde, leeftijd en de sociale klasse van Amsterdammers.
Alhoewel seizoensvariaties in sterfte op zichzelf interessant zijn om te bestuderen, heeft het ook een onderliggend doel. Zo helpt het ons meer inzicht te krijgen in de manier waarop artsen in de negentiende eeuw diagnosticeerden. Er bestaat namelijk al langer discussie over de mate waarin medische professionals destijds in staat waren om tuberculose – de belangrijkste doodsoorzaak onder volwassenen – te onderscheiden van andere luchtweginfecties.
De arts en demograaf Thomas McKeown stelde in de jaren 1970 dat de afname in sterfte in de negentiende eeuw vooral te danken was aan verbeteringen in voeding en algemene levensstandaard, en niet zozeer aan medische vooruitgang. Als bewijs wees hij op de daling in sterfte aan tuberculose. Zijn analyse riep op verschillende vlakken kritiek op, waaronder zijn classificatie van luchtweginfecties. Critici wezen op het feit dat andere luchtweginfecties, zoals bronchitis en longontstekingen, juist een stijgende sterftetrend lieten zien. Dit riep de vraag op of deze sterfgevallen eigenlijk geen verkeerd gediagnosticeerde tuberculosegevallen waren. Als artsen de ziektes namelijk niet goed konden onderscheiden, zouden sterftetrends mogelijk misleidend zijn.
Een manier om te testen of artsen tuberculose en andere longaandoeningen uit elkaar konden houden, is door te kijken naar seizoenspatronen. Als de één steeg wanneer de ander daalde en omgekeerd, dan zou dit duidelijk op misclassificatie kunnen wijzen. Twee verschillende en onafhankelijke patronen suggereren echter dat de twee wel uit elkaar gehouden konden worden door artsen. En dat is precies wat we zien in Figuur 1. Hierin is het gemiddelde percentage van alle overlijdens dat te danken is aan bronchitis, pneumonie of influenza (boven) en tuberculose (onder) weergegeven per maand, uitgesplitst naar drie leeftijdsgroepen: 0-14 jaar, 15-64 jaar, en 65-plussers.
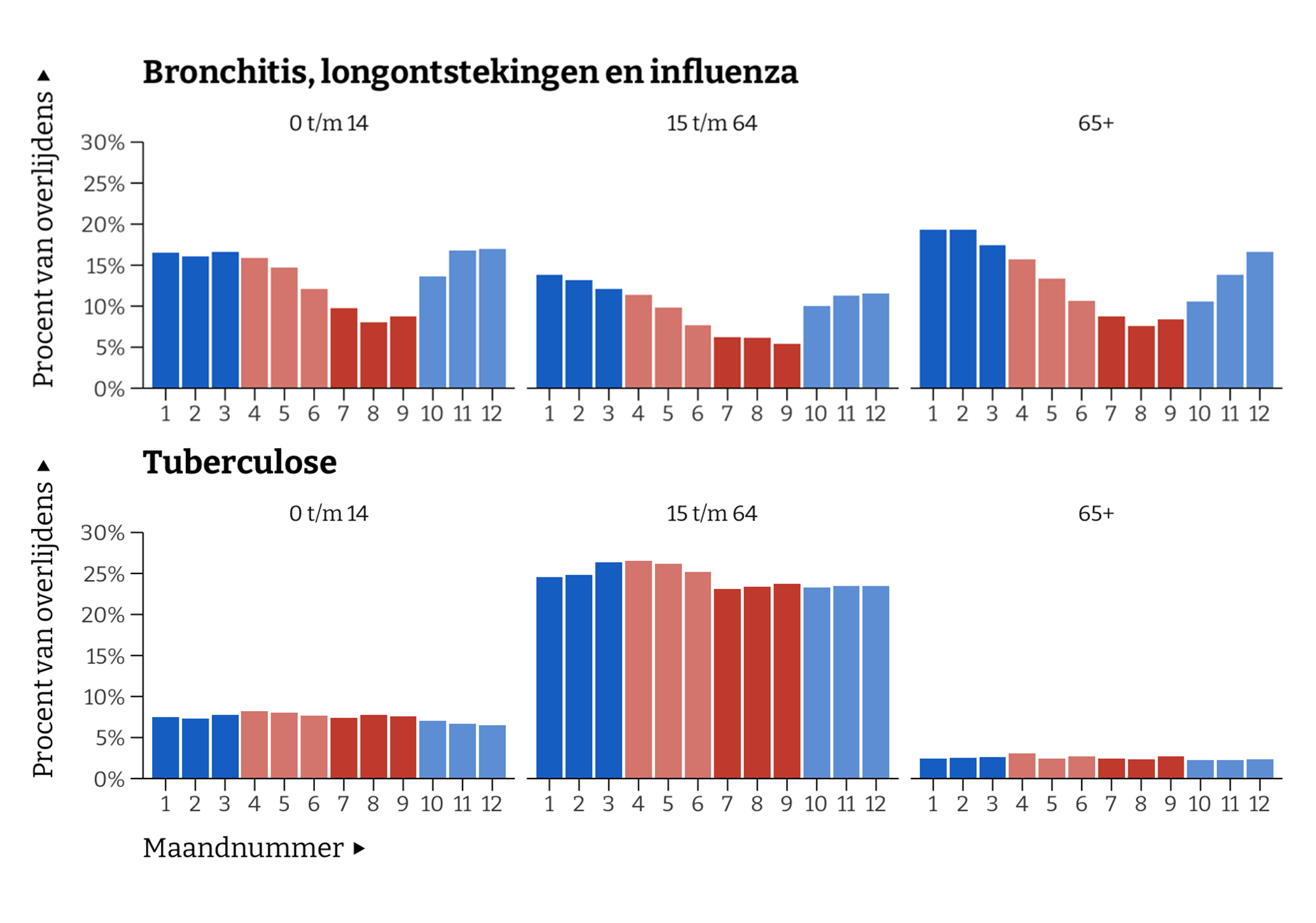
De bovenste grafiek laat duidelijk zien dat luchtweginfecties (exclusief tuberculose) het minst voorkwamen in de zomermaanden (juli t/m september) en juist piekten in de winter (januari t/m maart). Tuberculose daarentegen vertoonde nauwelijks seizoensfluctuaties; het percentage sterfgevallen bleef gedurende het gehele jaar ruwweg constant. Dit wijst erop dat artsen deze ziekten wél als afzonderlijke categorieën konden onderscheiden.
Dat luchtweginfecties vaker voorkwamen in de winter is niet geheel verrassend: koude temperaturen verzwakten het afweersysteem en maakten mensen vatbaarder voor infecties. Tegelijkertijd werd in de wintermaanden veel meer tijd binnenshuis doorgebracht, waardoor virussen en bacteriën zich sneller konden verspreidden. Als temperatuur inderdaad bepalend was, zouden we ons ook kunnen voorstellen dat rijkere Amsterdammers – wonende in ruimere, beter geïsoleerde en verwarmde huizen met minder huisgenoten per vierkante meter – een betere kans hadden om de wintermaanden te doorstaan.
Armere Amsterdammers hadden het, in tegenstelling tot de rijkere bevolking, veel moeilijker. Velen van hen woonden in huizen van matige kwaliteit, wat terug te lezen is in de verscheidene beschrijvingen over de arbeidersklasse en hun woningen. In een rapport van het Koninklijk Instituut voor Ingenieurs uit 1854 leest men dat arbeiderswoningen: “bestaan uit vochtige kelders, bekrompen zolders, of slechte vertrekken, op naauwe steile trappen uitkomende, met rookende schoorsteenen, slecht sluitende deuren, soms half beglaasde ramen, waarvan de muren zeldzaam gewit en de houtwerken bijna nimmer geschilderd worden.”
Men kan zich voorstellen dat ademhalingsproblemen zich hier veelvuldig voordeden. Bijna vijftig jaar later noemde Louis Hermans, een journalist die in 1901 de ‘krotten en sloppen’ van Amsterdam beschreef, dat in de volgebouwde stegen waarin veel arme Amsterdammers wonen “lucht en licht weeldeartikelen zijn waar de zonnestralen nooit kunnen komen.”
Gebrekkige isolatie was een halve eeuw later dus nog steeds een probleem. Dit was vooral het geval in de wintermaanden, want: “de winter komt echter wel de sloppen en stegen bezoeken, hij doet de arme menschjes huiveren in hun kleine koude vertrekjes, hij rammelt met zijn ijzige handen aan hun kapotte raampjes en deuren, doet de waterleiding, zoo deze er is, stukvriezen en laat er, bij zijn vertrek, slijk voor een aantal weken achter.”
Een logisch vermoeden is dan ook dat luchtweginfecties – die door koude en vochtige omstandigheden verergerd werden – een grotere tol eisten onder armere inwoners. Maar gingen armere Amsterdammers daadwerkelijk vaker dood aan zulke luchtweginfecties? De Amsterdamse doodsoorzakendatabase biedt een unieke mogelijkheid om deze vermoedens te toetsen. Als rijkere Amsterdammers, gedefinieerd als de top 25% van huishoudens naar de huurwaarde van het huis waar ze in woonden, inderdaad beter in staat waren om zich tegen de kou te beschermen, dan zou het verschil in sterfte aan luchtweginfecties tussen zomer en winter kleiner moeten zijn dan bij de armste 25%.
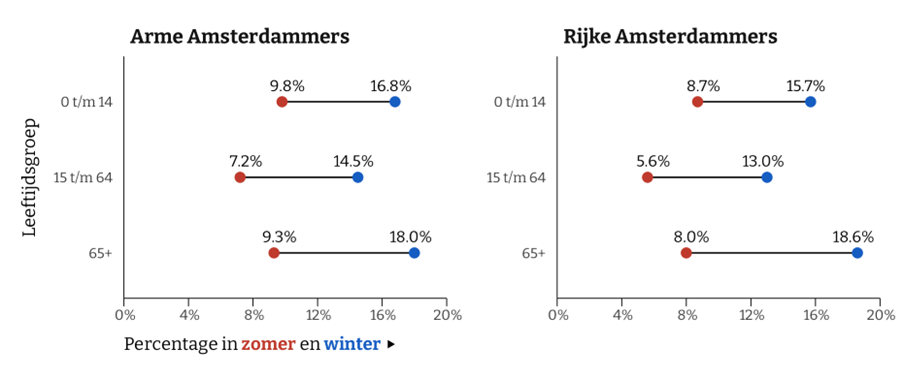
In Figuur 2 vergelijken we de seizoenssterfte aan luchtweginfecties voor arme (links) en rijke (rechts) Amsterdammers, uitgesplitst naar leeftijdsgroep. Wat blijkt? Hoewel armere inwoners iets vaker stierven aan luchtweginfecties dan rijkere stadsgenoten – onafhankelijk van jaargetijde – is het seizoensverschil min of meer gelijk. Zelfs de rijken konden de winter en haar gevaren dus niet compleet afweren. Wellicht dat woonomstandigheden dus toch niet de doorslaggevende factor waren, en niemand in een dichtbevolkte stad als Amsterdam besmetting door luchtweginfecties kon voorkomen.



